Spis treści
Co to są zmiany flory bakteryjnej?
Zaburzenia flory bakteryjnej pochwy to nic innego jak zachwianie równowagi w naturalnym środowisku zamieszkujących ją mikroorganizmów. Kluczową rolę odgrywają tu bakterie Lactobacillus, które w zdrowej pochwie produkują kwas mlekowy. Ten z kolei zapewnia odpowiednio kwaśne pH, mieszczące się w przedziale 3,5-4,5, stanowiące naturalną barierę ochronną przed rozwojem niepożądanych drobnoustrojów. Kiedy ta delikatna równowaga zostaje naruszona, mówimy o dysbiozie. Charakteryzuje się ona spadkiem liczby dobroczynnych bakterii Lactobacillus na rzecz wzrostu bakterii beztlenowych, takich jak Gardnerella vaginalis czy Bacteroides sp. Przewaga tych ostatnich stwarza idealne warunki do rozwoju infekcji intymnych, w tym bakteryjnego zapalenia pochwy. Różne czynniki mogą wpływać na tę florę i dzielimy je na:
- pochodzące z zewnątrz (egzogenne),
- te, które mają swoje źródło wewnątrz organizmu (endogenne).
Jakie są funkcje flory bakteryjnej pochwy?
Zdrowie intymne kobiety w dużej mierze zależy od prawidłowej flory bakteryjnej pochwy, w której dominują bakterie Lactobacillus. Ich obecność i aktywność pełnią szereg zasadniczych funkcji:
- przede wszystkim, produkując kwas mlekowy, obniżają pH w pochwie, tworząc kwaśne środowisko stanowiące naturalną barierę ochronną, utrudniającą rozwój patogennych drobnoustrojów,
- wytwarzają również inne substancje o działaniu przeciwdrobnoustrojowym, takie jak nadtlenek wodoru (H2O2) i bakteriocyny; związki te hamują wzrost (działanie bakteriostatyczne) lub wręcz zabijają (działanie bakteriobójcze) inne mikroorganizmy, w tym bakterie beztlenowe i grzyby,
- dodatkowo, flora bakteryjna aktywnie uczestniczy w naturalnym procesie samooczyszczania pochwy, wspomagając usuwanie martwych komórek nabłonka i innych zanieczyszczeń,
- co więcej, Lactobacillus konkurują ze szkodliwymi drobnoustrojami o składniki odżywcze i miejsca przyczepu na błonach śluzowych, efektywnie chroniąc przed kolonizacją patogenów, uniemożliwiając im namnażanie się i wywoływanie zakażeń,
- nie można też zapominać o ich wpływie na układ odpornościowy, ponieważ te probiotyczne bakterie stymulują produkcję przeciwciał i aktywność komórek odpornościowych w obrębie błon śluzowych pochwy.
Do głównych szczepów Lactobacillus, które odgrywają kluczową rolę w utrzymaniu prawidłowej flory pochwy, zaliczyć można między innymi: Lactobacillus crispatus, Lactobacillus gasseri, Lactobacillus jensenii oraz Lactobacillus iners. Zatem, utrzymanie prawidłowej mikrobioty pochwy jest niezwykle istotne w prewencji infekcji intymnych, takich jak bakteryjne zapalenie pochwy, grzybica pochwy czy infekcje układu moczowego. Zaburzenia w składzie flory bakteryjnej nie tylko zwiększają ryzyko wystąpienia infekcji, ale również mogą być przyczyną znacznego dyskomfortu.
Jak bakterie Lactobacillus chronią przed infekcjami?
Bakterie z rodzaju Lactobacillus pełnią niezwykle ważną funkcję, chroniąc nas przed infekcjami intymnymi. Jak im się to udaje? Otóż, stosują kilka sprytnych mechanizmów.
- Przede wszystkim, te pożyteczne mikroorganizmy wytwarzają kwas mlekowy, który obniża pH w pochwie, tworząc kwaśne środowisko (o wartości od 3,5 do 4,5). W takich warunkach rozwój szkodliwych patogenów staje się mocno utrudniony. To ich pierwsza i bardzo skuteczna linia obrony.
- Co więcej, Lactobacillus produkują również nadtlenek wodoru (H2O2), substancję o silnych właściwościach bakteriobójczych. On działa bezpośrednio na niechciane bakterie, eliminując je z ekosystemu pochwy.
- Kolejna ważna strategia to konkurencja. Lactobacillus konkurują z chorobotwórczymi drobnoustrojami o cenne pożywienie i miejsca przyczepu na nabłonku pochwy. W ten sposób, skutecznie hamują ich nadmierne namnażanie.
- Niektóre szczepy Lactobacillus potrafią wytwarzać bakteriocyny – specjalne substancje, które niszczą inne bakterie, w tym te patogenne. Można to porównać do wysyłania specjalnych jednostek do walki z wrogiem.
Do najważniejszych szczepów Lactobacillus, które aktywnie wspierają zdrową florę pochwy, zaliczamy: Lactobacillus crispatus, Lactobacillus gasseri, Lactobacillus jensenii oraz Lactobacillus iners. Pamiętajmy, aby o nie dbać!
Jak kwas mlekowy wpływa na pH pochwy?
Kwas mlekowy, produkowany przez pożyteczne bakterie z rodzaju Lactobacillus, jest kluczowy dla utrzymania odpowiedniego, kwaśnego pH w pochwie, zazwyczaj w zakresie 3,5-4,5. To kwaśne środowisko stanowi niezwykle ważną barierę ochronną, uniemożliwiającą namnażanie się szkodliwych mikroorganizmów, takich jak bakterie beztlenowe, grzyby czy pierwotniaki, które preferują wyższe pH.
Ale jak dokładnie powstaje ten kwas mlekowy? Jest on wynikiem fermentacji glikogenu, który z kolei gromadzony jest w komórkach nabłonka pochwy. W tym miejscu pojawia się istotna zależność: ilość dostępnego glikogenu zależy bezpośrednio od poziomu estrogenów w organizmie. Zatem wahania hormonalne mogą wpływać na produkcję kwasu mlekowego, co w konsekwencji odbija się na pH pochwy. Podsumowując, gospodarka hormonalna ma znaczący wpływ na zdrowie intymne kobiety.
Jak zmiany hormonalne wpływają na florę bakteryjną?
Zmiany hormonalne wywierają znaczący wpływ na mikrośrodowisko pochwy, szczególnie na skład i funkcjonowanie jej flory bakteryjnej. Estrogeny odgrywają tu kluczową rolę, pobudzając produkcję glikogenu w komórkach nabłonka pochwy. Ten glikogen stanowi pożywkę dla dobroczynnych bakterii Lactobacillus, które przekształcają go w kwas mlekowy, obniżający pH pochwy i tworzący naturalną barierę ochronną przed infekcjami. U kobiet w wieku rozrodczym wysoki poziom estrogenów sprzyja bujnemu rozwojowi bakterii Lactobacillus, zapewniając skuteczną obronę przed szkodliwymi patogenami. Natomiast w okresie menopauzy, spadek poziomu estrogenów powoduje zmniejszenie dostępności glikogenu, a w konsekwencji także kwasu mlekowego. To z kolei prowadzi do wzrostu pH pochwy, redukcji populacji Lactobacillus, a tym samym zwiększa podatność na infekcje i suchość pochwy. Podobnie, hormonalne środki antykoncepcyjne mogą modyfikować florę bakteryjną pochwy, zaburzając jej naturalną równowagę. Niezależnie od przyczyny, wszelkie zakłócenia hormonalne mogą prowadzić do dysbiozy, stanu, w którym równowaga mikroorganizmów w pochwie jest zachwiana, zwiększając ryzyko infekcji intymnych, takich jak bakteryjne zapalenie pochwy. Utrzymanie stabilnej flory bakteryjnej, z dominacją pałeczek kwasu mlekowego, jest fundamentalne dla zachowania zdrowia intymnego kobiety.
Jakie czynniki mogą powodować zmiany flory bakteryjnej w rozmazie cytologicznym?

Zmiany w mikroflorze pochwy, widoczne podczas badania cytologicznego, mogą mieć różne podłoże. Często są one efektem infekcji, ale wpływ na nią ma także nasza codzienna rutyna i nawyki. Infekcje bakteryjne, takie jak bakteryjne zapalenie pochwy, grzybicze (kandydoza) czy wywołane przez pierwotniaki (rzęsistkowica), często prowadzą do zaburzeń w składzie mikroflory, czyli tzw. dysbiozy. Leczenie antybiotykami, choć niezbędne w niektórych sytuacjach, może paradoksalnie zaszkodzić naturalnej florze bakteryjnej, eliminując nie tylko szkodliwe patogeny, ale również pożyteczne bakterie Lactobacillus.
Nieprawidłowe nawyki higieniczne, w tym:
- stosowanie perfumowanych kosmetyków do higieny intymnej,
- irygacje,
- nadmierne używanie wkładek higienicznych,
również niekorzystnie wpływają na stan mikroflory. Noszenie obcisłej bielizny, zwłaszcza wykonanej ze sztucznych materiałów, stwarza środowisko sprzyjające rozwojowi bakterii beztlenowych. Ponadto, zachwianie równowagi mikroflory może być spowodowane przez:
- niezdrową dietę,
- przewlekły stres,
- palenie tytoniu,
- spożywanie alkoholu.
Obecność ciał obcych w pochwie, na przykład tamponów lub wkładek wewnątrzmacicznych, również ingeruje w naturalne środowisko bakteryjne. Ryzyko zaburzeń flory bakteryjnej zwiększa także aktywność seksualna bez zabezpieczenia prezerwatywą oraz niedostateczna higiena po stosunku. Pamiętajmy, że mikroflora pochwy to niezwykle wrażliwy i delikatny ekosystem.
Jak zmiany flory bakteryjnej wpływają na wyniki cytologii?
Zmiany w składzie mikroflory bakteryjnej wywierają istotny wpływ na interpretację wyników cytologii szyjki macicy. Zaburzona równowaga, gdzie pałeczki Lactobacillus ustępują miejsca bakteriom beztlenowym, stwarza dogodne warunki do rozwoju infekcji. Obecność stanu zapalnego w cytologii jest sygnalizowana przez leukocyty i zmiany odczynowe w komórkach nabłonka. Co konkretnie może zaobserwować lekarz w preparacie cytologicznym?
- może on zidentyfikować obecność bakterii,
- grzybów (np. Candida),
- czy pierwotniaków (np. Trichomonas vaginalis).
Dodatkowo, mogą być widoczne zmiany w komórkach nabłonka, w tym charakterystyczne koilocyty, wskazujące na infekcję wirusem brodawczaka ludzkiego (HPV). Jednakże, nieprawidłowa flora bakteryjna może zamaskować obecność nieprawidłowych komórek nabłonka, takich jak ASC-US, LSIL czy HSIL, co w konsekwencji utrudnia postawienie trafnej diagnozy i może skutkować błędną interpretacją wyniku. W takich sytuacjach niezbędne staje się przeprowadzenie dodatkowych badań diagnostycznych, np. testu na obecność HPV lub kolposkopii. W rezultacie, wynik cytologii może zawierać sformułowania, takie jak „flora bakteryjna wskazująca na bakteryjne zapalenie pochwy” lub „zmiany odczynowe związane z procesem zapalnym”. Dlatego też, utrzymanie prawidłowego składu flory bakteryjnej jest niezwykle istotne dla wiarygodności badania. Należy pamięta, że wszelkie nieprawidłowości wykryte w cytologii wymagają konsultacji z lekarzem ginekologiem, który wdroży odpowiednie leczenie.
Co oznacza stwierdzenie zmian flory bakteryjnej w badaniach cytologicznych?
Wykrycie zmian we florze bakteryjnej w badaniu cytologicznym sygnalizuje, że w pobranym wymazie z pochwy lub szyjki macicy doszło do zachwiania równowagi mikroorganizmów. Innymi słowy, zamiast dominacji pożytecznych bakterii z rodzaju Lactobacillus, obserwuje się nadmierny wzrost ilości drobnoustrojów potencjalnie szkodliwych, takich jak bakterie beztlenowe Gardnerella vaginalis lub grzyby Candida albicans. Taka sytuacja stwarza ryzyko rozwoju infekcji intymnych, wywołując stany zapalne i inne komplikacje w obrębie układu rozrodczego.
W wyniku cytologii możesz spotkać się z określeniem „flora bakteryjna mieszana” lub stwierdzeniem, że „obraz cytologiczny sugeruje bakteryjne zapalenie pochwy„, a także z informacją o „obecności grzybów„. Dalsze postępowanie terapeutyczne zależy od rodzaju zaobserwowanych zmian i nasilenia objawów. Lekarz może zdecydować o konieczności wykonania dodatkowych badań, takich jak posiew z pochwy z antybiogramem lub ocena biocenozy pochwy, a także wdrożyć leczenie farmakologiczne, obejmujące:
- antybiotyki,
- leki przeciwgrzybicze,
- probiotyki.
Należy pamiętać, że zmiany we florze bakteryjnej mają istotny wpływ na interpretację wyniku cytologii, szczególnie w kontekście oceny ewentualnych zmian przednowotworowych. Dlatego też, uwzględnienie stanu mikroflory jest kluczowe dla kompleksowej oceny klinicznej.
Jak ocenia się zmiany flory bakteryjnej w cytologii szyjki macicy?
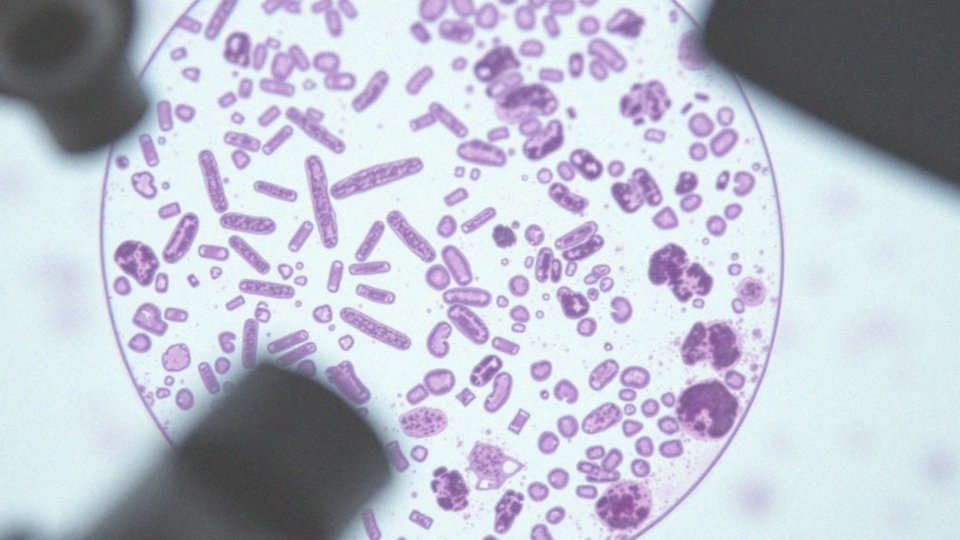
Ocena flory bakteryjnej w badaniu cytologicznym odbywa się poprzez dokładną analizę mikroskopową pobranego wymazu. Patomorfolog, ekspert w dziedzinie diagnostyki laboratoryjnej, dokładnie przygląda się mikroorganizmom obecnym w próbce, oceniając proporcje poszczególnych bakterii. Ponadto, poszukuje obecności grzybów, pierwotniaków oraz komórek zapalnych, takich jak leukocyty, które są wskaźnikiem stanu zapalnego. Prawidłowy obraz charakteryzuje się dominacją pałeczek kwasu mlekowego (Lactobacillus) oraz niewielką ilością leukocytów. W sprawozdaniu z badania mogą pojawić się terminy takie jak:
- flora bakteryjna mieszana,
- obraz cytologiczny sugeruje bakteryjne zapalenie pochwy,
- obecne grzyby.
Wykrycie nietypowych bakterii, np. Gardnerella vaginalis, może wskazywać na waginozę bakteryjną, a zwiększona liczba leukocytów często sygnalizuje stan zapalny. Warto pamiętać, że zaburzona mikroflora może znacząco utrudniać ocenę komórek nabłonka i potencjalnie maskować zmiany dysplastyczne lub nawet nowotworowe. W przypadku stwierdzenia jakichkolwiek nieprawidłowości, ginekolog może zalecić dodatkowe badania, jak np. ocenę biocenozy pochwy lub testy molekularne, aby zidentyfikować konkretne patogeny i wdrożyć odpowiednie leczenie. Terapia może obejmować:
- farmakoterapię, czyli zastosowanie antybiotyków lub leków przeciwgrzybiczych,
- probiotyki, które wspierają odbudowę prawidłowej flory bakteryjnej.
Kompleksowa analiza flory bakteryjnej w cytologii jest kluczowa dla wczesnego wykrywania infekcji i szybkiego wdrożenia leczenia, co ma ogromne znaczenie dla zdrowia każdej kobiety.
Co to jest bakteryjna waginoza i jak się manifestuje?
Waginoza bakteryjna (BV) to zaburzenie delikatnej równowagi mikroorganizmów w pochwie, polegające na spadku liczebności pożytecznych bakterii Lactobacillus przy jednoczesnym wzroście populacji bakterii beztlenowych, takich jak Gardnerella vaginalis, Atopobium vaginae, Mobiluncus spp. i Mycoplasma hominis.
Jak rozpoznać BV? Charakterystyczne objawy to:
- szare lub białawe upławy o intensywnym, rybim zapachu, który często nasila się po stosunku,
- dokuczliwy świąd,
- pieczenie (choć występuje rzadziej),
- ogólny dyskomfort w okolicach intymnych.
Chociaż BV nie jest klasyfikowana jako infekcja przenoszona drogą płciową, aktywność seksualna, niedobór bakterii Lactobacillus, irygacje pochwy oraz palenie tytoniu mogą zwiększać prawdopodobieństwo jej wystąpienia. Diagnoza opiera się na kryteriach Amsela lub skali Nugenta, uwzględniających pH pochwy, obecność tzw. „clue cells” (komórek nabłonka pochwy oblepionych bakteriami) oraz charakterystyczny zapach aminowy, wyczuwalny po dodaniu zasady KOH do wydzieliny. Nieleczona waginoza bakteryjna niesie ze sobą ryzyko poważnych komplikacji, takich jak przedwczesny poród lub niska masa urodzeniowa dziecka, a także zwiększa podatność na infekcje przenoszone drogą płciową, w tym HIV, rzęsistkowicę i chlamydię. Dlatego też, ignorowanie symptomów i unikanie konsultacji lekarskiej nie jest wskazane.
Jak antybiotykoterapia wpływa na florę bakteryjną pochwy?
Antybiotykoterapia – zarówno ta w formie tabletek, jak i globulek dopochwowych – ma niestety negatywny wpływ na naturalną mikroflorę pochwy. Chociaż leki te są niezbędne w walce z infekcjami, ich działanie nie ogranicza się jedynie do eliminacji szkodliwych drobnoustrojów. Wraz z nimi niszczone są również pożyteczne bakterie z rodzaju Lactobacillus, które odgrywają kluczową rolę w utrzymaniu prawidłowego pH pochwy i zapewniają ochronę przed patogenami. Zmniejszenie ilości Lactobacillus prowadzi do wzrostu pH, co z kolei stwarza idealne warunki dla rozwoju infekcji bakteryjnych i grzybiczych. W rezultacie, nadużywanie antybiotyków może skutkować dysbiozą pochwy, zapaleniem lub grzybicą. Dlatego tak ważne jest, aby sięgać po nie wyłącznie w uzasadnionych przypadkach i ściśle według zaleceń lekarza.
Jak probiotyki wspierają zdrowie pochwy?
Probiotyki ginekologiczne, czyli formuły zawierające żywe kultury bakterii, przede wszystkim z rodzaju Lactobacillus, odgrywają kluczową rolę w dbałości o zdrowie intymne kobiet. Wspierają one utrzymanie optymalnej flory bakteryjnej pochwy.
Jak to funkcjonuje? Probiotyki przyczyniają się do odnowy i zachowania prawidłowej mikroflory, która następnie wytwarza kwas mlekowy, obniżający pH w pochwie. Takie kwaśne środowisko stanowi barierę dla rozwoju niepożądanych drobnoustrojów. Dodatkowo, konkurują one z patogenami o zasoby i potencjalne miejsca przyczepu w pochwie, ograniczając ich proliferację. Co więcej, niektóre szczepy Lactobacillus produkują substancje o działaniu bakteriobójczym, takie jak bakteriocyny i nadtlenek wodoru.
Kiedy warto rozważyć stosowanie probiotyków ginekologicznych? Okazują się one szczególnie pomocne:
- po zakończeniu kuracji antybiotykowej, która, choć zwalcza infekcje, może zakłócić naturalną florę bakteryjną,
- w trakcie i po leczeniu infekcji intymnych,
- w okresie menopauzy, kiedy często pojawia się suchość pochwy, mogą przynieść ukojenie,
- w profilaktyce nawracających infekcji.
Dostępne są zarówno w formie doustnej, jak i dopochwowej. Przy wyborze probiotyku warto zwrócić uwagę na jego skład. Szczególnie rekomendowane są preparaty zawierające Lactobacillus rhamnosus GR-1 oraz Lactobacillus reuteri RC-14, których skuteczność w odzyskiwaniu właściwej mikroflory pochwy została udowodniona.
Jakie są konsekwencje dla zdrowia wynikające ze zmian flory bakteryjnej?
Konsekwencje dysbiozy pochwy, czyli zaburzenia równowagi mikrobiologicznej, bywają bardzo poważne. Mają wpływ nie tylko na zdrowie intymne, ale i na ogólne samopoczucie kobiety. Taka nierównowaga zwiększa podatność na różnego rodzaju infekcje, takie jak:
- bakteryjne zapalenie pochwy (BV),
- grzybica,
- rzęsistkowica.
Ignorowanie tych infekcji może natomiast prowadzić do poważnych komplikacji, w tym:
- zapalenia narządów miednicy mniejszej (PID),
- problemów z płodnością,
- zwiększenia ryzyka przedwczesnego porodu i innych powikłań ciążowych.
Ponadto, dysbioza podnosi ryzyko zakażenia chorobami przenoszonymi drogą płciową, włączając w to HIV. Nieprzyjemne objawy, takie jak:
- upławy o nieprzyjemnym zapachu,
- świąd i pieczenie w okolicach intymnych,
- ból podczas stosunku,
znacząco obniżają komfort życia. Zaburzona mikroflora może:
- utrudniać zajście w ciążę,
- osłabiać odporność i tym samym zwiększać podatność na inne dolegliwości.
Utrzymanie prawidłowej flory bakteryjnej, w której dominują pałeczki kwasu mlekowego, jest zatem niezwykle ważne dla zdrowia kobiety. Dlatego też profilaktyka i szybka reakcja na wszelkie niepokojące objawy to podstawa.